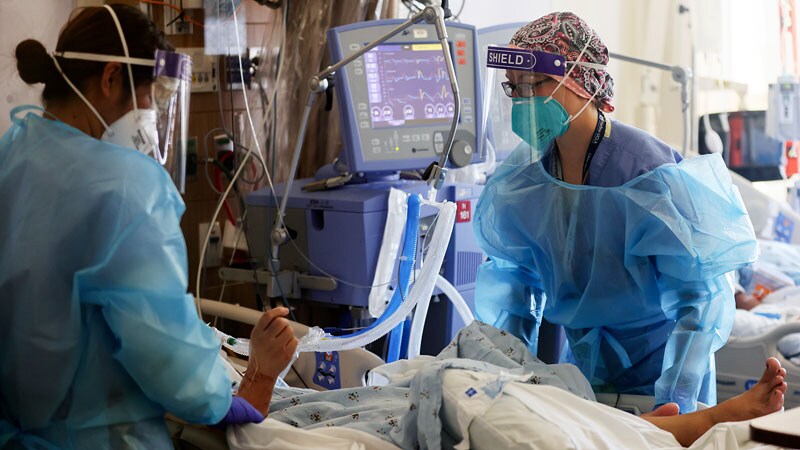
Jessica Gosnell, MD, 41 ans, de Portland, Oregon, vit au quotidien en sachant que sa maladie rare – une forme d’œdème de Quincke héréditaire – pourrait provoquer un gonflement soudain et sévère de la gorge qui pourrait nécessiter une intubation rapide et l’amener en soins intensifs. unité pendant des jours.
“J’ai été hospitalisée pour des gonflements de la gorge trois fois au cours de la dernière année”, a-t-elle déclaré. Nouvelles médicales de Medscape.
Gosnell ne pratique plus la médecine à cause d’une combinaison de maladies, mais vit avec son mari, Andrew, et ses deux jeunes enfants, et a déclaré qu’ils étaient tous “terrifiés” qu’elle doive se rendre à l’hôpital au milieu d’une vague de COVID-19 qui avait diminué le nombre de lits d’unité de soins intensifs (USI) disponibles à 152 contre 780 dans l’Oregon lundi. Trente pour cent des lits sont utilisés pour les patients atteints de COVID-19.
Elle a déclaré que sa vie dépendait de la proximité d’hôpitaux dotés d’unités de soins intensifs et de l’accès à des médicaments hautement spécialisés, dont l’un peut coûter jusqu’à 50 000 $ pour la dose de secours.
Sa peur la fait “vivre littéralement alitée”. En plus de l’angio-œdème héréditaire, elle souffre du syndrome d’Ehlers-Danlos, qui affaiblit le tissu conjonctif. Elle porte un collier cervical 24 heures sur 24, 7 jours sur 7 pour éviter de déchirer les tissus, car toute blessure tissulaire peut déclencher un gonflement.
Les patients craignent qu’il n’y ait pas de place
Alors que les lits de soins intensifs dans la plupart des États se remplissent de patients COVID-19 à mesure que la variante Delta se propage, les craintes augmentent chez des personnes comme Gosnell, qui souffrent de maladies chroniques et de maladies avec des visites d’urgence imprévisibles, qui craignent que s’ils ont besoin de soins d’urgence, il n’y en aura pas. être de la place.
Lundi aux États-Unis, 79% des lits de soins intensifs à l’échelle nationale étaient utilisés, dont 30% pour les patients COVID-19, selon le département américain de la Santé et des Services sociaux.
Dans les États individuels, le tableau est désastreux. L’Alabama a moins de 10% de ses lits de soins intensifs ouverts dans tout l’État. En Floride, 93% des lits de soins intensifs sont remplis, 53% d’entre eux avec des patients COVID. En Louisiane, 87 % des lits étaient déjà utilisés, dont 45 % avec des patients COVID, au moment même où l’ouragan de catégorie 4 Ida s’est abattu sur le littoral dimanche.
Des reportages ont fait état de personnes transportées et transportées par avion alors que les hôpitaux atteignaient leur capacité maximale.
À Bellville, au Texas, le vétéran de l’armée américaine Daniel Wilkinson avait besoin de soins avancés pour une pancréatite biliaire qui prendrait normalement 30 minutes à traiter, a déclaré à CBS News son médecin de Bellville, Hasan Kakli, MD.
La maison de Wilkinson était à trois portes de l’hôpital de Bellville, mais l’hôpital n’était pas équipé pour traiter la maladie. Les appels à d’autres hôpitaux ont trouvé la même réponse : pas de lits de soins intensifs vides. Après une attente de 7 heures sur une civière, il a été transporté par avion vers un hôpital des anciens combattants à Houston, mais il était trop tard. Il est décédé le 22 août à l’âge de 46 ans.
Kakli a déclaré: “Je n’ai jamais perdu un patient avec ce diagnostic. Jamais. J’ai peur que le prochain patient que je vois soit quelqu’un que je ne peux pas atteindre là où ils doivent se rendre. Nous jouons aux chaises musicales avec 100 personnes et 10 chaises. Quand la musique s’arrête, que se passe-t-il ? »
Toujours au Texas plus tôt ce mois-ci, Joe Valdez, un spectateur abattu six fois en tant que spectateur malchanceux dans un conflit domestique, a attendu plus d’une semaine pour une intervention chirurgicale à l’hôpital Ben Taub de Houston, qui était en surcapacité avec les patients COVID, le Washington Post signalé.
D’autres atteints de maladies chroniques craignent d’avoir besoin de services d’urgence ou même d’entrer dans un hôpital pour des soins réguliers avec la flambée de COVID.
Nicole Seefeldt, 44 ans, d’Easton, en Pennsylvanie, qui a subi une transplantation pulmonaire en 2016, a déclaré Actualités médicales Medscape qu’elle n’a pas pu voir ses spécialistes en transplantation pulmonaire à Philadelphie – à une heure et demie de route – depuis près de 2 ans par peur de contracter COVID. Avant la pandémie, elle faisait le déplacement quasi hebdomadaire.
“Je protège mes poumons comme s’ils étaient des enfants”, a-t-elle déclaré.
Elle dépend de son hôpital local pour les soins, mais a reporté certains soins nécessaires, comme une coloscopie, et s’est appuyée sur la télémédecine parce qu’elle veut limiter son exposition à l’hôpital.
Seefeldt fait maintenant face à une éventuelle greffe de rein car sa fonction rénale a été réduite à 20 %. En attendant, elle craint d’avoir besoin de soins d’urgence pour ses poumons ou ses reins.
« Pour ceux d’entre nous qui souffrent de maladies chroniques ou d’handicapés, que se passe-t-il si nous avons une urgence qui n’est pas liée au COVID ? » Allons-nous pouvoir avoir un lit ? Allons-nous pouvoir nous soigner ? Ce ne sont pas seulement les patients COVID qui viennent aux urgences », a-t-elle déclaré.
Un problème de pandémie
Paul E. Casey, MD, MBA, médecin-chef au Rush University Medical Center de Chicago, Illinois, a déclaré Actualités médicales Medscape que les taux de vaccination élevés à Chicago ont aidé Rush à continuer à accueillir des patients non COVID et COVID dans le service des urgences.
Bien que l’hôpital ait traité un grand nombre de patients COVID, “la grande majorité des personnes que nous voyons et avons vues pendant la pandémie étaient des brevets non COVID”, a-t-il déclaré.
Casey a déclaré lors de la première vague, que l’hôpital a remarqué une baisse inquiétante du nombre de patients venant pour des accidents vasculaires cérébraux et des crises cardiaques – “des choses que nous savions n’avaient pas disparu”.
Et les données le sauvegardent. Au cours de la pandémie, l’enquête nationale sur la santé des Centers for Disease Control and Prevention a révélé que le pourcentage d’Américains qui ont déclaré avoir consulté un médecin ou un professionnel de la santé est passé de 85 % à la fin de 2019 à environ 80 % au cours des trois premiers mois de 2021. L’enquête n’a pas fait de distinction entre les visites en personne et les rendez-vous de télésanté.
Les cabinets médicaux et les patients eux-mêmes ont reporté les procédures électives et les visites de routine retardées au cours des premiers mois de la crise.
Les patients ont également déclaré être restés à l’écart des services d’urgence des hôpitaux tout au long de la pandémie. À la fin de 2019, 22 % des répondants ont déclaré avoir visité un service d’urgence au cours de la dernière année. Cela est tombé à 17% à la fin de 2020, et était à 17,7% au cours des 3 premiers mois de 2021
Casey a déclaré que dans le cas de son hôpital, un message clair était devenu très important pour assurer aux patients qu’ils pouvaient revenir en toute sécurité, a-t-il déclaré. Et le message est toujours critique.
“Nous voulons dire haut et fort que les patients doivent continuer à se faire soigner pour ces conditions”, a déclaré Casey. « Le report des soins de santé ne vient qu’avec les séquelles à long terme d’une maladie non traitée, nous voulons donc que les gens soient aussi proactifs dans la recherche de soins qu’ils le seraient toujours. »
Dans certains cas, la peur d’entrer dans les salles d’urgence en raison d’un excès de patients et d’un risque d’infection empêche certains patients de rechercher les soins nécessaires pour des blessures mineures.
Jim Rickert, MD, chirurgien orthopédiste à l’Indiana University Health à Bloomington, Indiana, a déclaré Actualités médicales Medscape que certains de ses patients ont exprimé leurs craintes de venir à l’hôpital pour des fractures.
Certains patients, en particulier les patients âgés, a-t-il déclaré, font des chutes et des fractures et portent des écharpes ou des appareils orthodontiques à la maison plutôt que de se rendre à l’hôpital pour des blessures nécessitant une attention immédiate.
Les os commencent à guérir de manière incorrecte, a déclaré Rickert, et la correction devient beaucoup plus difficile.
Plaidoyer pour les vaccinations
Gosnell a lancé un appel publié sur son forum d’actualités de quartier pour que les gens se fassent vacciner contre le COVID.
“Il me semble qu’il est facile pour d’autres personnes qui ne sont pas dans des corps comme le mien de tenir la santé pour acquise”, a-t-elle déclaré. “Mais nous sommes nombreux à vivre dans des corps très fragiles et toute notre vie est à l’intersection de nous et de recevoir un traitement de santé. De petites complications liées à un traitement peuvent changer la vie.”
Gosnell, Seefeldt, Rickert et Casey n’ont signalé aucune relation financière pertinente.
Marcia Frellick est une journaliste indépendante basée à Chicago. Elle a précédemment écrit pour le Chicago Tribune, Science News et Nurse.com et a été rédactrice au Chicago Sun-Times, au Cincinnati Enquirer et au St. Cloud (Minnesota) Times. Suivez-la sur Twitter à @mfrellick
Pour plus d’actualités, suivez Medscape sur Facebook , Twitter , Instagram , et Youtube
.